La Dra. Georgina Hernández Montes es Química Farmacobióloga egresada de la Facultad de Química de la UNAM. Actualmente es parte de la Red de Apoyo a la Investigación (RAI) de la UNAM y se ha especializado en el área de bioinformática.
Esta publicación fue revisada por el comité editorial de la Academia de Ciencias de Morelos.
En diciembre de 2019 se describieron los primeros casos de una nueva enfermedad causada por un virus que hoy conocemos como SARS-CoV-2. Inicialmente se consideró una enfermedad respiratoria similar a la influenza. Sin embargo, al acumularse más evidencia, los médicos y científicos se están dado cuenta de que es una enfermedad mucho más compleja. Actualmente ya se encuentran muy bien descritos síntomas inflamatorios, la presencia de coágulos y una peligrosa disminución de oxígeno en sangre. Estos síntomas pasan desapercibidos por los pacientes, y lo que aparentemente es una recuperación exitosa, puede resultar en complicaciones que llegan a comprometer la calidad de vida de los afectados. Este hecho, sumado a que la enfermedad es altamente contagiosa y con una tasa de mortalidad elevada, ha impedido llevar a cabo más estudios debido a la saturación de los sistemas de salud. Para el poco tiempo que llevamos de contender con esta nueva enfermedad, se han logrado grandes avances que nos permiten comprender mejor el mecanismo de infección y explicar algunos de sus síntomas.
¿Qué sabemos hasta ahora?
Cuando el virus SARS-CoV-2 ingresa al cuerpo humano, infecta a las células con la ayuda de dos proteínas que encuentran en la superficie, ACE2 y TMPRSS2. Por un lado, la proteína ACE2 (por su nombre en inglés, Angiotensin-converting enzyme 2) participa en la regulación de la presión sanguínea, al unir un péptido vasoconstrictor llamado angiotensina II y convertirlo en angiotensina que es un vasodilatador. Por otro lado, la proteína TMPRSS2 (por su nombre en inglés, Transmembrane protease, serine 2) tiene la función de cortar a otras proteínas como parte de diferentes funciones fisiológicas en el organismo. Una de las primeras observaciones que hicieron los investigadores es que las células del pulmón y del intestino de algunas personas contienen una gran cantidad de las proteínas ACE2 y TMPRSS2. Sin embargo, debido a la gran diversidad de síntomas, se dieron a la tarea de ver en qué otras partes del cuerpo se encontraban este tipo de células. Gracias a la base de datos generada por el Human Cell Atlas (https://www.humancellatlas.org/), varios grupos de investigación se dieron cuenta que estas proteínas, también se encuentran en las células epiteliales del corazón, la vejiga, el páncreas, riñón, la nariz, en el ojo y el cerebro. Incluso hubo un reporte que describe cómo se habían encontrado partículas de virus en el endotelio vascular, una capa delgada de células que recubren los vasos sanguíneos de varios órganos del cuerpo (Figura 1). Estas observaciones han llevado a los investigadores a afirmar que el virus no causa una neumonía común, sino que es en realidad causa una enfermedad nueva que apenas está siendo comprendida. En la medida en la que podamos comprender la forma en la que el virus causa la enfermedad, más fácil será que se tengamos un tratamiento o una vacuna que sean seguros y efectivos.
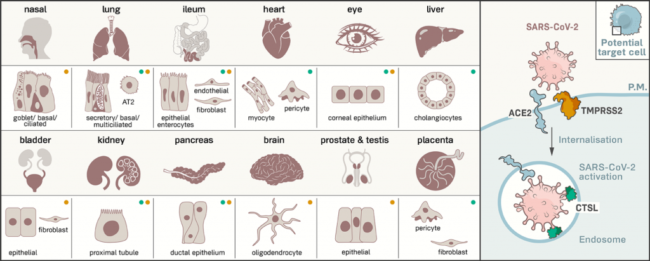
Figura 1. Esquema donde se observa la existencia de las proteínas ACE2 y TMPRSS2 en diferentes células de tejidos en el cuerpo humano. Se observa que al menos se encuentra una de estas dos proteínas en varios tipos celulares. Tomada de: https://www.the-scientist.com/news-opinion/receptors-for-sars-cov-2-present-in-wide-variety-of-human-cells-67496
¿Qué tan cerca estamos de una vacuna?
Actualmente hay más de 90 proyectos de vacunas contra el SARS-CoV-2 que están siendo desarrollados por diferentes grupos de investigación tanto en empresas como en universidades de todo el mundo (Figura 2). Al menos seis grupos ya han comenzado a inyectar formulaciones en voluntarios en ensayos de seguridad; otros han comenzado a probar en animales. Si bien todas buscan exponer al cuerpo a un antígeno que no causará enfermedad, para provocar una respuesta inmune que puede bloquear o matar el virus, no todas las vacunas están hechas con la misma tecnología, ni utilizan el mismo componente biológico como antígeno.
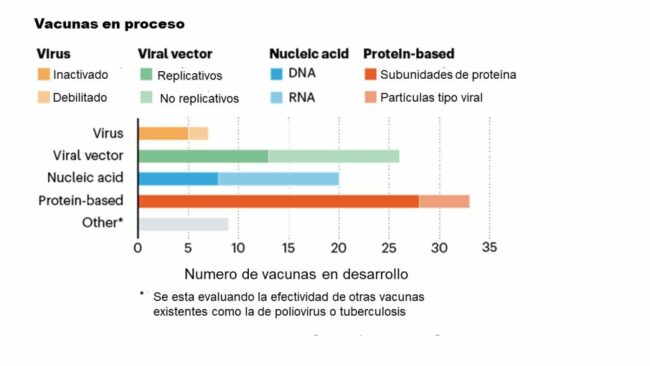
Figura 2. Representación del número y tipo de vacunas en proceso de desarrollo a nivel mundial. Figura modificada de https://www.nature.com/articles/d41586-020-01221-y
Esencialmente se están desarrollando 4 tipos de vacunas con enfoques diferentes:
- Virus atenuados: Estos virus son el resultado de infectar animales varias veces hasta que se obtiene una variante del virus con mutaciones que hacen que ya no pueda causar la enfermedad. O bien, se pueden tratar con algún compuesto químico para “debilitarlos” y volverlos no infecciosos.
- Vectores virales: Son fragmentos de la información genética del virus a estudiar, y que son insertados en otro virus artificial que no causa ninguna enfermedad.
- Fragmentos de ácidos nucleicos: Pueden ser ADN y ARN que contienen información genética del virus pero que se introducen desnudos dentro de la célula hospedera.
- Proteínas o antígenos: Se introduce dentro de la célula una parte o subunidad de alguna proteína que se localice en la cápside del virus para que esta sea reconocida por el sistema inmune o bien se expresa la proteína en una partícula vitral sin material genético (Figura 3).
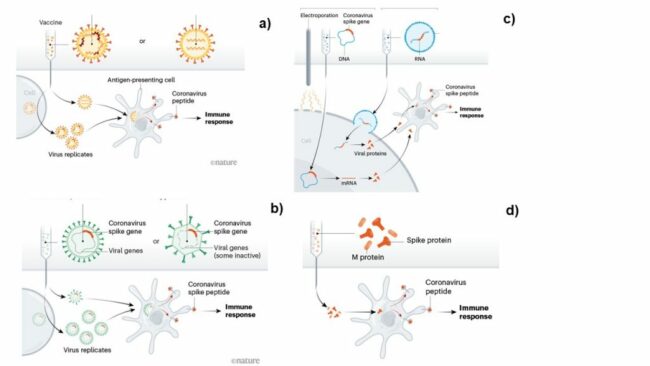
Figura 3. Representación de los tipos de vacunas que se están desarrollando. a) vacunas basadas en virus, b) vacunas basadas en vectores virales, c) vacunas basadas en ácidos nucleicos y d) vacunas basadas en proteínas. https://www.nature.com/articles/d41586-020-01221-y
El camino para obtener una vacuna
Ahora bien, no solo nos enfrentamos al reto de encontrar la vacuna eficaz, sino que hay que pasar ciertos controles que se denominan fases y que nos permitan asegurar que la vacuna sea segura, pues no queremos que cause más daño de lo que causa la enfermedad. Antes de iniciar cualquier estudio en humanos, se debe demostrar que la vacuna o fármaco que se está probando es seguro en animales, a esta etapa se le conoce como ensayo preclínico. Aquí se prueban factores como la mejor vía de administración y efectos de la vacuna. Una vez que se supera esta etapa se inician los estudios en humanos.
Si todo sale bien en la etapa anterior, se realiza la fase 1 que es la prueba de seguridad. En este paso, la vacuna candidata se prueba en un pequeño grupo de entre 20 y 100 voluntarios sanos, las diferentes dosis para crear la respuesta inmune más fuerte usando la dosis más baja sin efectos secundarios graves.
Una vez que todo funcionó bien y se haya decidido por una dosis y una formulación, pasará a la fase 2, que indicará qué tan bien funciona la vacuna en las personas que están destinadas a obtenerla y se evalúan los efectos secundarios. Esta vez, cientos de personas reciben la vacuna. Esta cohorte o grupo de personas, debe incluir individuos de diferentes edades y estados de salud.
Luego, en la fase 3, se les administra la vacuna a miles de personas. Esta suele ser la fase más larga porque se le administra la vacuna a un grupo de personas que probablemente ya corren el riesgo de infección por el virus y se compara cómo evolucionan las personas que fueron vacunadas respecto a las que no y se recolectan datos estadísticos acerca de la efectividad y qué tan segura es la vacuna.
Después de que la vacuna pasa las tres fases de prueba, se inician los trámites ante la OMS y las agencias gubernamentales para su aprobación e iniciar el proceso de fabricación y distribución. Normalmente este proceso lleva alrededor de 5-15 años, pero en el caso del COVID-19 y dada la severidad y el impacto económico que está teniendo alrededor del mundo, se están diseñando estrategias de fabricación y distribución, que permitan producir alrededor de 7 billones de dosis.
¿Y qué hay de los tratamientos?
La otra estrategia para contender con la enfermedad, es encontrar un buen tratamiento que permita que las personas que contraigan el virus cursen la enfermedad con síntomas mínimos y se asegure su supervivencia. En estrategia se cuenta con dos modalidades, el tratamiento con agentes biológicos y el tratamiento con fármacos o compuestos químicos.
Con respecto a los agentes biológicos, uno de los tratamientos que está siendo probado en el uso de plasma de pacientes convalecientes administrar plasma de un paciente recuperado a un paciente enfermo. Este tratamiento tiene la limitación de que los pacientes recuperados solo pueden donar una cantidad limitada de sangre. Es por ello que se está trabajando en la estrategia de anticuerpos monoclonales y que consiste en seleccionar los mejores anticuerpos y clonarlos para producir miles de copias que pueden ser administradas a los pacientes enfermos.
Para los tratamientos basados en fármacos se han planteado 2 estrategias: la primera es hacer uso de la inteligencia artificial (IA) y la segunda tiene que ver con el reposicionamiento de fármacos que ya se han utilizado en otras enfermedades.
En la primera estrategia hay investigadores que desarrollan algoritmos para hacer simulaciones de pruebas entre las proteínas de la superficie del virus y pequeñas moléculas que pudieran bloquear su unión con los receptores de las células humanas. Si bien estos algoritmos sumados a las computadoras de alto rendimiento son muy potentes, la cantidad de moléculas a ensayar es también abrumadora. La cantidad de moléculas a probar es del orden de un billón y la información biológica útil para alimentar a estos algoritmos se genera lentamente, lo que retrasa el descubrimiento de nuevos fármacos.
Otro enfoque que también utiliza IA combina esta estrategia con la medicina de redes. Esta disciplina busca comprender las interacciones genéticas y proteicas en el cuerpo y genera una red donde conecta esta información con los medicamentos ya existentes y su relación con las enfermedades conocidas. Los investigadores buscan la relación e interacción entre los genes y las proteínas involucrados en el COVID-19. Usando la técnica de redes, buscan las asociaciones para encontrar medicamentos existentes que podrían reutilizarse. A la fecha, se cuenta con una lista de 81 medicamentos aprobados que ahora están probando en el laboratorio para ver si los interrumpen o no la infección por el SARs-CoV-2 y cómo podrían hacerlo. Algunos de los medicamentos, como el ritonavir, lopinavir y cloroquina, ya se están probando en ensayos clínicos con COVID-19.
A pesar de todos estos esfuerzos, hasta ahora el único fármaco aprobado por la FDA es el remdesivir, aunque su efecto es más bien modesto. Los estudios clínicos demuestran que el antiviral redujo la duración de los síntomas de 15 a 11 días y se propone que puede ayudar a la recuperación. Posiblemente este fármaco ayudaría a evitar que las personas tengan que ser tratadas en cuidados intensivos. Sin embargo, los ensayos no dieron ninguna indicación clara de si puede prevenir las muertes por coronavirus. Este fármaco es un antiviral que originalmente se propuso como tratamiento contra el ébola, una enfermedad que produce hemorragias y que afectó principalmente a países en África. Su mecanismo de acción es interferir con la capacidad de replicarse del virus.
Esta es una de las preguntas que más hace la ciudadanía a las autoridades y la respuesta no es sencilla. En realidad, depende de cuando tengamos la vacuna o un tratamiento, pero aun con estas herramientas tendríamos que esperar que al menos el 70% de la población tenga inmunidad para poder regresar a la normalidad. Mientras tanto tendremos que seguir utilizando estrategias como la sana distancia, el lavado de manos y quizá valga la pena utilizar algunas estrategias de monitoreo de casos sospechosos y confirmados a través de los teléfonos inteligentes para prevenir una nueva oleada de brotes. Finalmente es importante mencionar que a pesar de los recortes que ha sufrido la ciencia en México desde hace años, contamos con una plantilla de científicos de muy alto nivel que están participando en todas y cada una de las estrategias antes mencionadas, a la par de los grupos a nivel mundial. Es por ello que invitamos a la sociedad no solo a seguir apoyando a la ciencia, sino a beneficiarse de ella siguiendo las recomendaciones de los expertos y aprovechando la difusión del conocimiento que se hace constantemente.
Esta columna se prepara y edita semana con semana, en conjunto con investigadores morelenses convencidos del valor del conocimiento científico para el desarrollo social y económico de Morelos. Desde la Academia de Ciencias de Morelos externamos nuestra preocupación por el vacío que genera la extinción de la Secretaría de Innovación, Ciencia y Tecnología dentro del ecosistema de innovación estatal que se debilita sin la participación del Gobierno del Estado.
Fuente: Academia de Ciencias de Morelos

 Artículos1 año atrás
Artículos1 año atrás
 Artículos1 año atrás
Artículos1 año atrás
 Noticias Nacionales1 año atrás
Noticias Nacionales1 año atrás
 Noticias Nacionales9 meses atrás
Noticias Nacionales9 meses atrás
 Cursos A Distancia1 año atrás
Cursos A Distancia1 año atrás
 Giras1 año atrás
Giras1 año atrás
 cursos on line1 año atrás
cursos on line1 año atrás
 Artículos1 año atrás
Artículos1 año atrás



















